Gezondheidsverschillen op basis van sekse

https://aanbod.rutgers.nl/product/diversiteit-realiteit/
Gezondheid is niet voor iedereen hetzelfde. Voor een lange tijd is de zorg zo ingericht alsof één type lichaam de norm is. Sekseverschillen in gezondheid spelen een belangrijke rol bij klachten, diagnoses en behandelingen.
Wanneer deze verschillen onvoldoende worden herkend, ontstaan er klinische sekseverschillen. Die kunnen leiden tot misdiagnoses, vertraagde zorg en zelfs uitblijven van de juiste behandeling. Daarom is sekse gericht werken belangrijk.
Maar hoe vaak staan we er als zorgverleners echt bij stil dat niet ieder lichaam hetzelfde reageert op ziekte of behandeling? En wat betekent dat voor de keuzes die je dagelijks maakt als je zorg verleent..
In dit blog lees je wat sekse betekent in het lichaam, welke medische verschillen er zijn, waarom onbekendheid leidt tot diagnostische bias, en wat sekse gericht werken vraagt van zorgverleners.
bron: https://www.coloredqollective.org/wp-content/uploads/2024/05/Rapport_MinorityStress_Def-1.pdf
Minderheidsstress is een begrip dat steeds vaker terugkomt in gesprekken over mentale gezondheid, inclusie en passende zorg. Zeker bij jongeren en lhbti+ personen zien zorgverleners dagelijks hoe stress zich kan opstapelen wanneer iemand structureel het gevoel heeft er niet helemaal bij te horen.
Het gaat hierbij niet om individuele kwetsbaarheid, maar om de impact van een omgeving die niet altijd veilig, accepterend of inclusief is.
In deze blog leggen we uit wat minderheidsstress is, welke invloed het heeft op mentale en fysieke gezondheid, en welke rol zorgverleners kunnen spelen in het herkennen en begeleiden ervan.
Hoe ziet dat er in de praktijk uit?
Een duidelijk voorbeeld is hart- en vaatziekten. De symptomen die vaak als ‘klassiek’ worden gezien, zoals hevige pijn op de borst die uitstraalt naar de arm, zijn vooral gebaseerd op onderzoek bij mannen.
Bij andere lichamen kunnen klachten zich juist uiten in extreme vermoeidheid, kortademigheid, misselijkheid of pijn in de rug, kaak of buik. Wanneer richtlijnen en protocollen deze verschillen onvoldoende benoemen, bestaat het risico dat signalen later worden herkend of niet als urgent worden beoordeeld.

bron: https://huisarts.bsl.nl/symptomen-van-een-hartinfarct-bij-vrouwen/
Toch zijn dit soort biologische sekseverschillen nog lang niet altijd zichtbaar in medische richtlijnen, onderzoeksopzetten en zorgprotocollen. Hierdoor sluiten diagnostiek en behandeling niet voor iedereen even goed aan, wat kan leiden tot vertraging in zorg of minder passende behandeling, terwijl deze verschillen medisch goed verklaarbaar en relevant zijn.
Hoe kan het dat factoren met zoveel invloed op gezondheid zo weinig expliciet worden meegenomen? En wat missen we wanneer deze verschillen niet structureel worden erkend? En wat betekent dit voor de kwaliteit van zorg als we blijven uitgaan van één norm lichaam?
Door sekseverschillen in gezondheid onvoldoende te integreren in onderzoek en praktijk, lopen zorgverleners het risico dat klachten later worden herkend, verkeerd worden geïnterpreteerd of niet serieus genoeg worden genomen.
Dit kan leiden tot minder passende zorg en vergroot bestaande gezondheidsverschillen, terwijl juist aandacht voor sekse bijdraagt aan betere, veiligere en meer mensgerichte zorg voor iedereen.
Medische verschillen
In de medische wetenschap is het mannenlichaam lange tijd als uitgangspunt genomen. Deze eenzijdige basis werkt door in onderzoek, medische richtlijnen en de dagelijkse zorgpraktijk.
Het gevolg is diagnostische bias: onbewuste aannames die het klinisch oordeel beïnvloeden en ervoor zorgen dat klachten niet altijd op hun juiste waarde worden geschat.
Wat gebeurt er wanneer het klachtenbeeld van een cliënt niet past binnen wat is aangeleerd als ‘standaard’? En durven zorgverleners dan hun eerste aannames ter discussie te stellen?
Dit wordt zichtbaar in klinische sekseverschillen, zoals bij hart- en vaatziekten, die zich vaak met andere klachten presenteren dan het klassieke beeld.
Ook auto-immuunziekten komen vaker voor, maar worden later herkend. Daarnaast treden bijwerkingen van medicijnen vaker en anders op, doordat het lichaam medicatie verschillend verwerkt.
Praktijkvoorbeeld uit de zorg
In een huisartsenpraktijk meldt een cliënt zich meerdere keren met vermoeidheid, benauwdheid en pijn op de borst. De klachten worden beoordeeld als stressgerelateerd. Er volgt geruststelling, maar geen verdere diagnostiek. Enkele maanden later blijkt er sprake van een hartprobleem.
Achteraf wordt duidelijk dat de klachten niet pasten binnen het bekende symptoombeeld van een man. Dit is een voorbeeld van diagnostische bias, waarbij onvoldoende rekening werd gehouden met sekseverschillen in gezondheid. De ervaring laat zien hoe klinische sekseverschillen in de praktijk kunnen leiden tot vertraging in passende zorg.
Na deze situatie besluit het team scholing te volgen. Hier leren zorgverleners hoe sekse invloed heeft op klachtenpresentatie, communicatie en klinische besluitvorming.
Hoeveel vergelijkbare situaties blijven onopgemerkt? En hoeveel cliënten lopen langer rond met klachten, simpelweg omdat hun symptomen niet worden herkend?
Er is veel te vinden over deze situaties, onder andere bij het RIVM en het WHO. Toch is het belangrijk om er ook mee aan de slag te gaan. Werk jij in de huisartsenzorg, GGZ of jeugdzorg? Zorg dat je als zorgverlener op de hoogte bent van de sekseverschillen.
Onbekend maakt onbegrepen
Wat als gebrek aan kennis niet alleen leidt tot onzekerheid bij zorgverleners, maar ook tot verlies van vertrouwen bij cliënten? En hoe inclusief is zorg als niet iedereen zich gezien en gehoord voelt?
Wanneer kennis over sekseverschillen in gezondheid ontbreekt, worden klachten sneller gebagatelliseerd of verkeerd geïnterpreteerd. Dat kan grote gevolgen hebben voor kwaliteit van leven en zorguitkomsten.
Veelvoorkomende oorzaken:
- Beperkte aandacht voor sekse in opleidingen.
- Weinig sekse-specifieke richtlijnen.
- Onvoldoende diverse onderzoeksdata.
Zorg dat je je als zorgverlener verdiept via onderzoeken en e-learnings over sekseverschillen en inclusieve zorg op basis van sekse.
Wat zorgverleners moeten weten over seksegericht werken
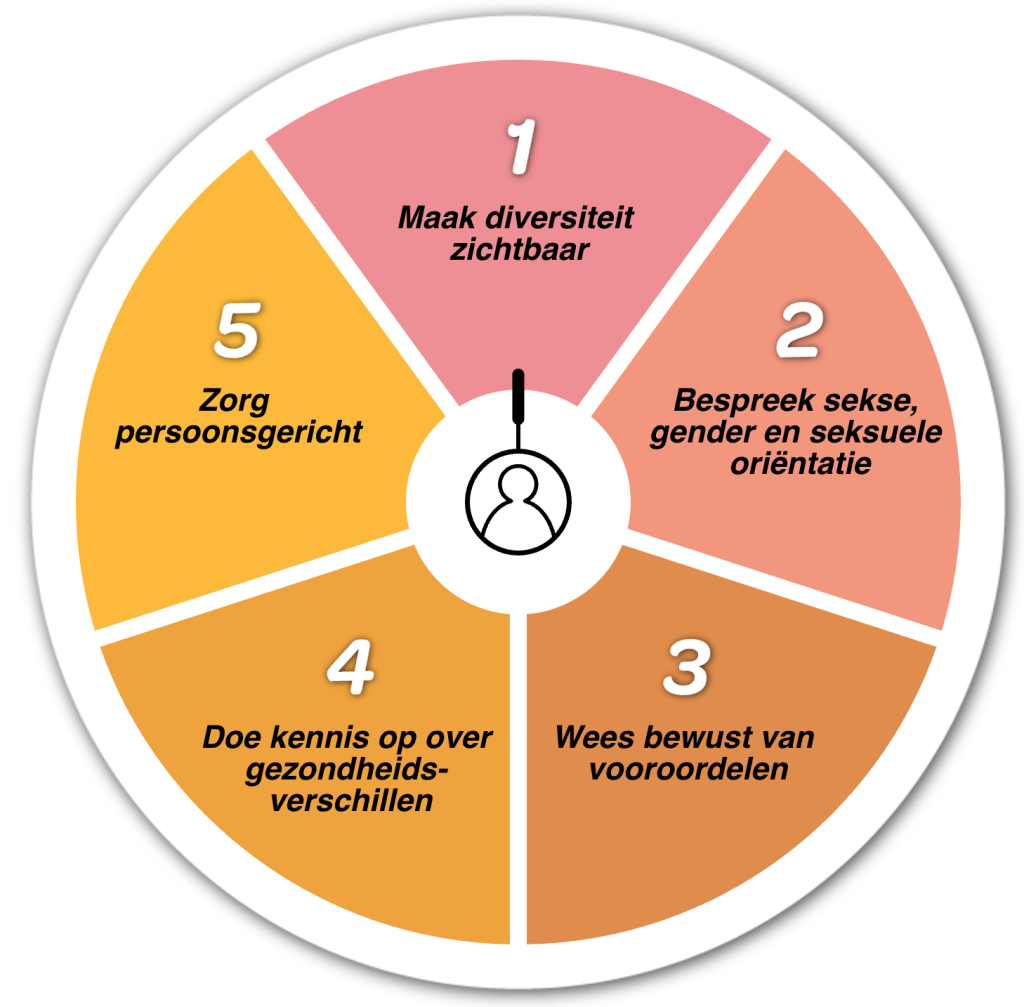
Seksegericht werken betekent dat je als zorgverlener actief rekening houdt met biologische verschillen in je dagelijkse praktijk. Het vraagt om kennis, bewustwording en reflectie.
Belangrijke aandachtspunten:
- Luister breed naar klachten en ervaringen.
- Wees alert op afwijkende symptoompatronen.
- Check of richtlijnen sekse-informatie bevatten.
- Reflecteer op eigen aannames en routines.
Wat vraagt dit van ons als zorgverleners? En zijn we bereid om onze manier van kijken, luisteren en handelen blijvend aan te passen?
Hoe kunnen we spreken van passende zorg als we weten dat biologische sekseverschillen bestaan, maar deze niet structureel meenemen in ons dagelijks handelen?
Door sekseverschillen in gezondheid structureel toe te passen, verbetert de diagnostiek, sluit behandeling beter aan en groeit het vertrouwen in de zorg.
Seksegericht werken is daarmee geen extra taak, maar een basisvoorwaarde voor inclusieve, menswaardige en toekomstbestendige zorg.
FAQ – Gezondheidsverschillen op basis van sekse
Wat zijn sekseverschillen in gezondheid?
Sekseverschillen in gezondheid zijn biologische verschillen die invloed hebben op het ontstaan van ziekten, klachten en de werking van behandelingen. Denk aan verschillen in hormonen, organen en medicijnwerking. Door deze verschillen te herkennen, kan zorg beter aansluiten en worden klinische sekseverschillen verkleind.
Wat wordt bedoeld met klinische sekseverschillen?
Klinische sekseverschillen zijn verschillen die zichtbaar worden in de zorgpraktijk, zoals bij klachtenpresentatie, diagnostiek en behandeling. Ze ontstaan vaak doordat richtlijnen en onderzoek zijn gebaseerd op één norm lichaam. Dit kan leiden tot misdiagnoses, vertraagde zorg of onderbehandeling.
Wat is seksegericht werken in de zorg?
Seksegericht werken betekent dat zorgverleners actief rekening houden met biologische sekseverschillen. Dit verbetert de diagnostiek, maakt behandelingen passender en vergroot het vertrouwen in de zorg. Seksegericht werken is daarmee een basisvoorwaarde voor inclusieve en toekomstbestendige zorg.


